Minha senha
Por favor digite seu email cadastrado em nosso sistema que enviaremos uma nova senha de acesso.
Atualizado em 28/01/2022

ONTARIO HEALTH (CANCER CARE ONTARIO) E ASCO GUIDELINE.
Introdução:
Desde 2002 o estadiamento axilar tem sido parte do tratamento cirúrgico em casos de câncer de mama. Sabemos que dissecção de linfonodos axilares está associado a morbidade significativa, como linfedema e neuropatia, que causam importante impacto na vida da paciente, e por vezes, seus benefícios não são superiores aos riscos.
Objetivos:
Esta diretriz tem como objetivo fornecer recomendações sobre as melhores estratégias para o manejo e sobre o melhor momento e tratamento (cirúrgico e radioterápico) da axila para pacientes com câncer de mama em estágio inicial.
Foram levantados 5 questionamentos e para cada um, há uma recomendação.
Métodos:
Ontario Health (Cancer Care Ontario) e ASCO convocaram um grupo de especialistas para desenvolver recomendações baseadas em evidências por revisão sistemática da literatura.
Para esta elaboração, o grupo de pesquisadores realizou revisões sistemáticas de janeiro de 2011 a junho de 2017 e também estudos primários de janeiro de 2007 a fevereiro 2020. Os critérios de inclusão compreenderam estudos de ≥ 100 mulheres com câncer de mama em estágio inicial, ou seja, estágios I, IIA e IIB; grupos de prognóstico T1 e T2, N0, N1mi, N1 e M0; e tamanho do tumor primário ≤ 5cm. Os resultados medidos incluíram sobrevivência, controle da doença, qualidade de vida, eventos adversos, taxa de conclusão do procedimento, taxa de falso-negativo. Estudos de tratamentos experimentais foram excluídos.
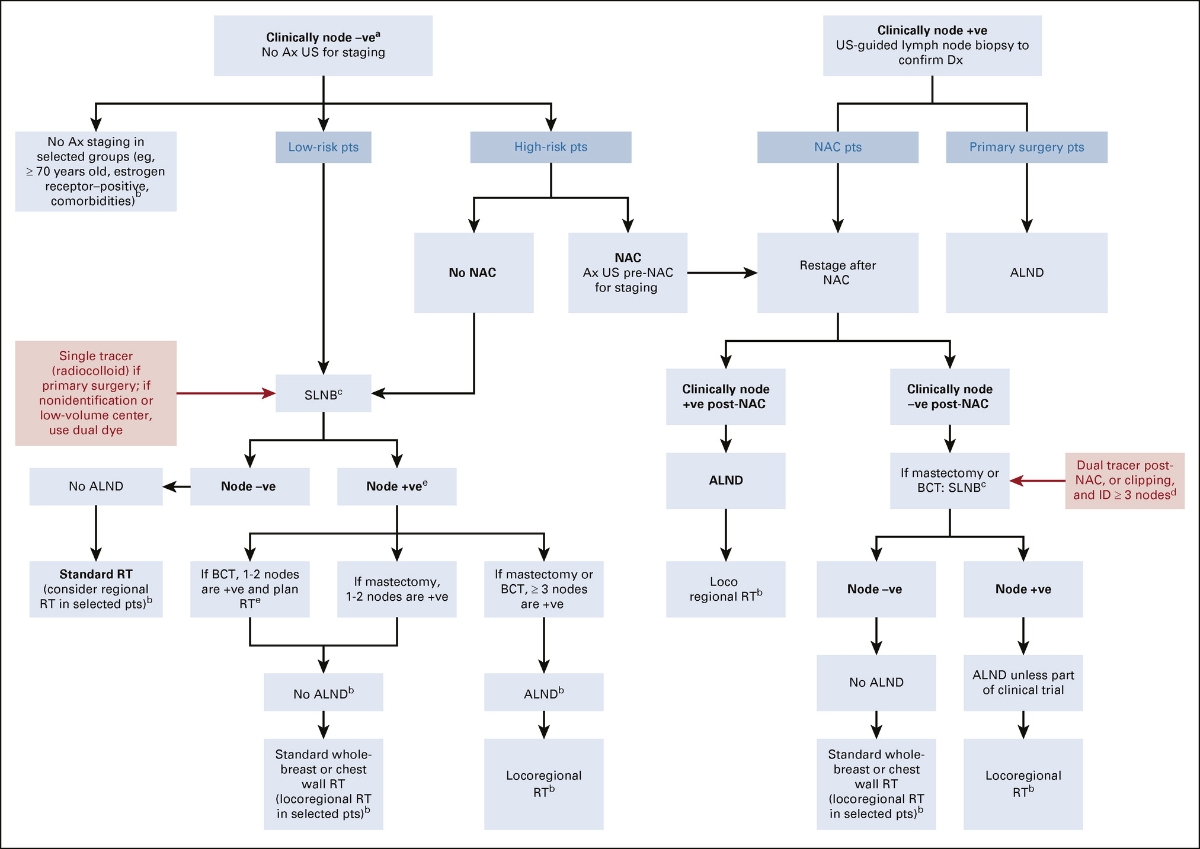
Objetivo 1:
Quais pacientes requerem estadiamento axilar
Recomendação:
Objetivo 2:
Determinar se qualquer tratamento axilar adicional é indicado para mulheres que não receberam quimioterapia neoadjuvante e são linfonodo-sentinela negativo no diagnóstico
Recomendação:
Objetivo 3:
Qual estratégia axilar é indicada nas mulheres que não receberam quimioterapia neoadjuvante e que são linfonodo-sentinela patologicamente positivos (após apresentação clinicamente negativa)
Recomendação:
Objetivo 4:
Qual tratamento axilar é indicado e qual o melhor momento quando quimioterapia neoadjuvante é utilizada
Recomendação:
Recomendado a dissecção axilar se linfonodos clinicamente positivos e que permaceram positivos pós QT-neoadjuvante.
Recomendado INLR após dissecção axilar para pacientes com linfonodo clinica e patologicamente positivo na cirurgia conservadora de mama.
Objetivo 5:
Quais os melhores métodos para identificar os linfonodos-sentinelas.
Recomendação:
Conclusão:
As intervenções propostas são viáveis, muitas vezes já fazem parte do padrão atual de atendimento, e não exigiriam quaisquer mudanças significativas ou custos adicionais nos sistemas atuais, que é um facilitador para a implementação desta diretriz. A aplicação das recomendações deve ser feita caso a caso, a tomada de decisão compartilhada e a consideração das comorbidades reduzirão o risco de aumento da morbidade, especialmente em mulheres vulneráveis e idosas.