Omitindo Dissecção Axilar no Câncer de Mama com Metástases em Linfonodo Sentinela – SENOMAC Trial

O trial Z0011 foi o primeiro grande estudo que demonstrou a segurança da omissão
da dissecção axilar após um a dois linfonodos sentinelas com metástases entre as
pacientes com câncer de mama e axila clinicamente negativa e que foram
submetidas a cirurgia conservadora associada a radioterapia. Desde então, o uso
da dissecção axilar vem diminuindo constantemente. Em 2015, foi iniciado o
estudo SENOMAC com objetivo de validar em uma coorte suficientemente grande
focada apenas em pacientes com macrometástases no linfonodo sentinela e se
estender os critérios de elegibilidade para subgrupos sub-representados em
estudos anteriores, ou seja, pacientes submetidas à mastectomia, com
extracapsular do linfonodo sentinela ou tumores T3 e homens. Esse foi um ensaio
prospectivo, randomizado, de fase 3, de não inferioridade, com o objetivo de
demonstrar que a omissão da dissecção axilar dos linfonodos não pioraria a
sobrevida global (desfecho primário). Incluídos pacientes com câncer de mama
cN0, T1-3 e uma ou duas macrometástases no linfonodo sentinela. Ultrassonografia
pré-operatória da axila era obrigatória. Extensão extracapsular foram
permitidas. Após biópsia do linfonodo sentinela, os pacientes foram randomizados
para dissecção axilar ou para nenhuma cirurgia axilar adicional (apenas biópsia
do linfonodo sentinela). A radioterapia da mama após cirurgia conservadora era
obrigatória. A não inferioridade clínica foi definida como uma sobrevida global
de 5 anos que não fosse pior em mais de 2,5 pontos percentuais quando a
dissecção axilar fosse omitida. Entre 2015 e 2021, foram randomizados 1335
pacientes para apenas biópsia do linfonodo sentinela e 1205 para dissecção
axilar. O acompanhamento mediano foi de 46,8 meses. A maioria dos pacientes
recebeu radioterapia pós-operatória direcionada aos linfonodos regionais (89,9%
no grupo de apenas biópsia do linfonodo sentinela e 88,4% no grupo de
dissecção). Aproximadamente um terço dos pacientes tinham extensão extracapsular
no linfonodo sentinela. Na ultrassonografia pré-operatória, 13,3% no grupo de
biópsia do linfonodo sentinela e 14,1% no grupo de dissecção tinham linfonodos
axilares suspeitos. Entre os pacientes com uma macrometástase do linfonodo
sentinela, 31,3% tinham metástases não sentinelas adicionais; entre os pacientes
com duas macrometástases do linfonodo sentinela, 51,3% tinham metástases
adicionais.
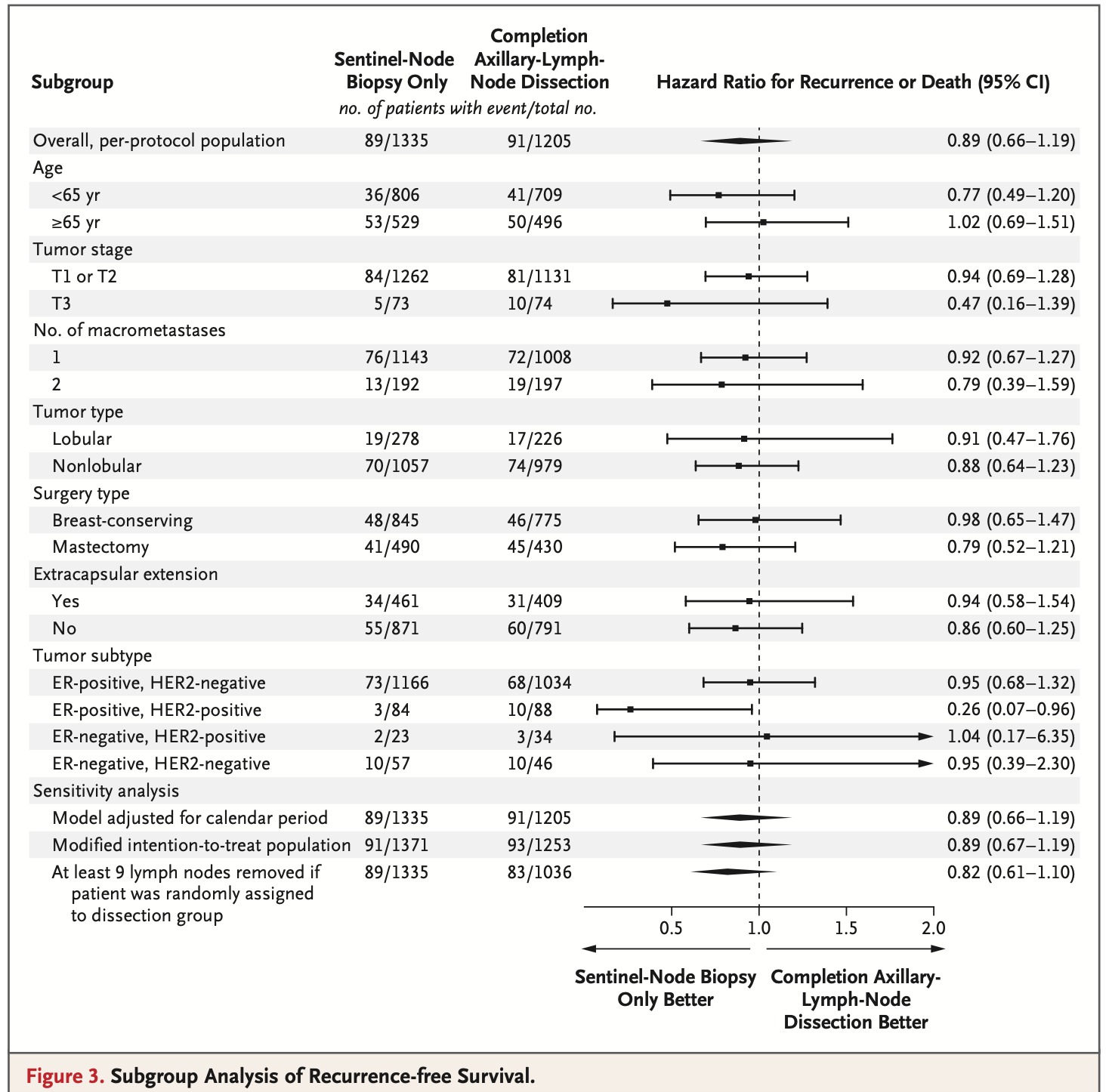
A sobrevida global estimada em 5 anos foi de 92,9% no grupo de biópsia do
linfonodo sentinela e de 92,0% no grupo de dissecção. A sobrevida específica
para câncer de mama estimada em 5 anos foi de 97,1% no grupo de biópsia do
linfonodo sentinela e de 96,6% no grupo de dissecção.
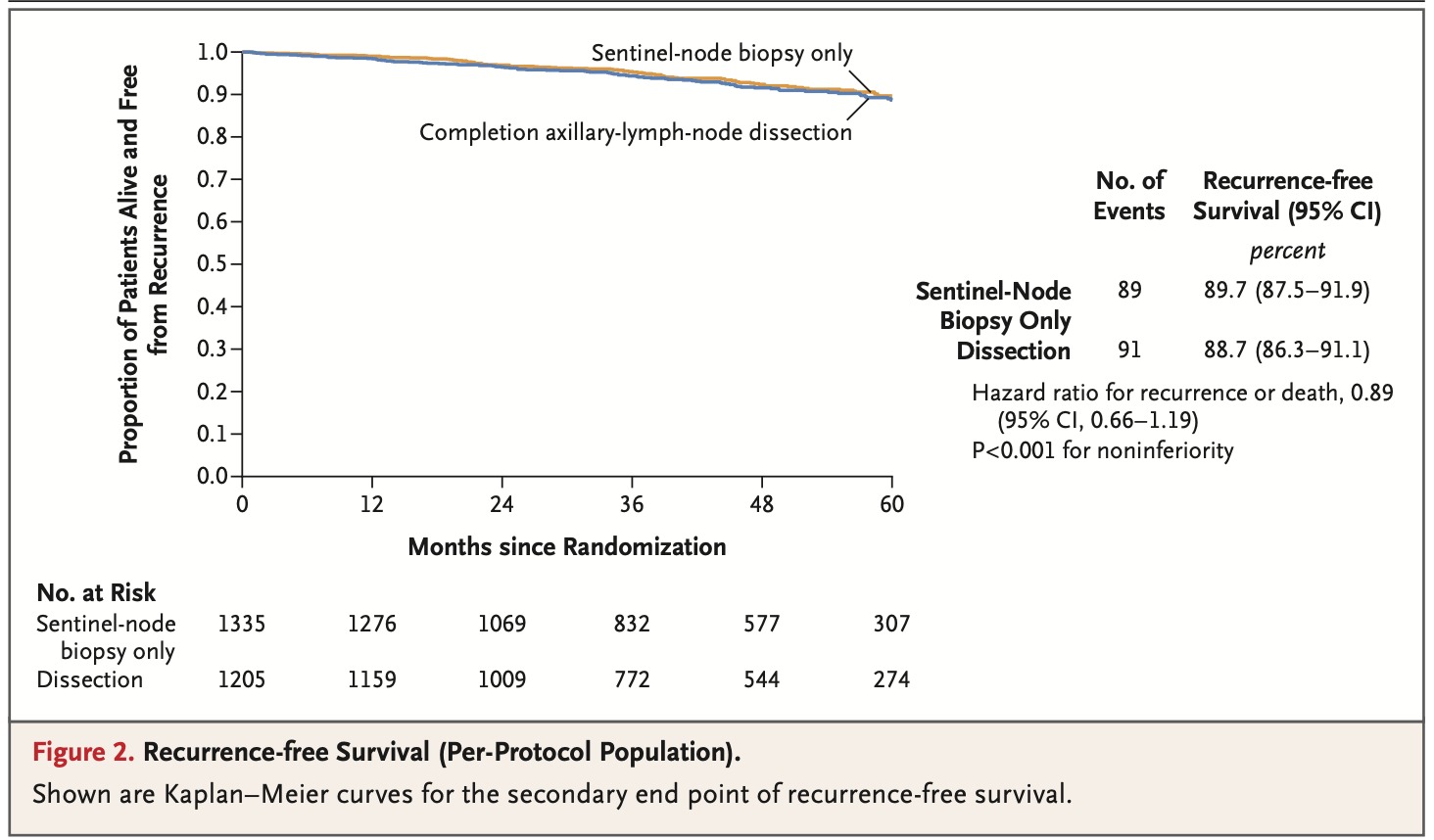
Conclui-se assim que, diante dos dados de sobrevida livre de recorrência
estimada em 5 anos, a biópsia do linfonodo sentinela isolada não é inferior a
dissecção axilar entre pacientes com câncer de mama com uma ou duas
macrometástases do linfonodo sentinela. Atenção especial deve ser dada ao fato
do estudo ter permitido extensão extracapsular do linfonodo sentinela,
diferentemente do Z0011; e a proporção relevante de pacientes com tumores T3, e
o fato de mais de um terço dos pacientes terem sido submetidos à mastectomia.
Quanto às imitações do estudo, os autores citam e é relevante o dado que a
maioria dos pacientes tinham câncer de mama do subtipo luminal, sendo assim para
esse subtipo o acompanhamento pode ter sido relativamente curto. Além disso, um
dos objetivos eram avaliar os dados em homens, mas a inclusão dessa subpopulação
não foi representativa.

Paulo Tenório
Médico Mastologista pela FMUSP/SP
Mastologista do Programa Cuidar do Hospital Israelita Albert Einstein; Mastologista da Clínica Femi em Alphaville/SP; Membro da Comissão de Educação Continuada da Sociedade Brasileira de Mastologia-SP
Leituras recomendadas