O padrão de cuidados no carcinoma de mama HER2+ inclui atualmente a terapia sistêmica pré-operatória (PST), com a intenção de se reduzir o risco de recorrência à distância, diminuir o estadiamento da doença na mama e/ou linfonodos regionais e fornecer informações para se prever a resposta às terapias adjuvantes. Os resultados de ensaios clínicos recentes sugerem que os novos agentes direcionados ao HER2 aumentam a sensibilidade do câncer de mama HER2+ à quimioterapia pré-operatória e resultam em taxas significativamente maiores de resposta patológica completa, que geralmente está associada a um maior uso de cirurgia conservadora de mama (TCM). Os objetivos do então estudo foram descobrir como o tipo de cirurgia de mama (TCM ou mastectomia) que um paciente fez afeta suas chances de sobrevivência e ver como as respostas induzidas pela PST afetam a relação entre as escolhas de cirurgia de mama e a sobrevida geral do paciente.
Este estudo tratou-se de uma coorte observacional conduzida no MD Anderson. Elegeu-se 951 mulheres que não foram conduzidas para ressecção inicial dos tumores ou esperavam passar por cirurgia após PST. As pacientes elegíveis tinham 18 anos ou mais, tinham diagnóstico histologicamente confirmado de carcinoma HER2+, status conhecido de receptor de estrogênio (RE) e receberam quimioterapia com ou sem terapia anti-HER2 seguida de mastectomia ou TCM. Todas as pacientes tinham carcinoma mamário nos estágios iniciais. A análise final incluiu 625 pacientes.
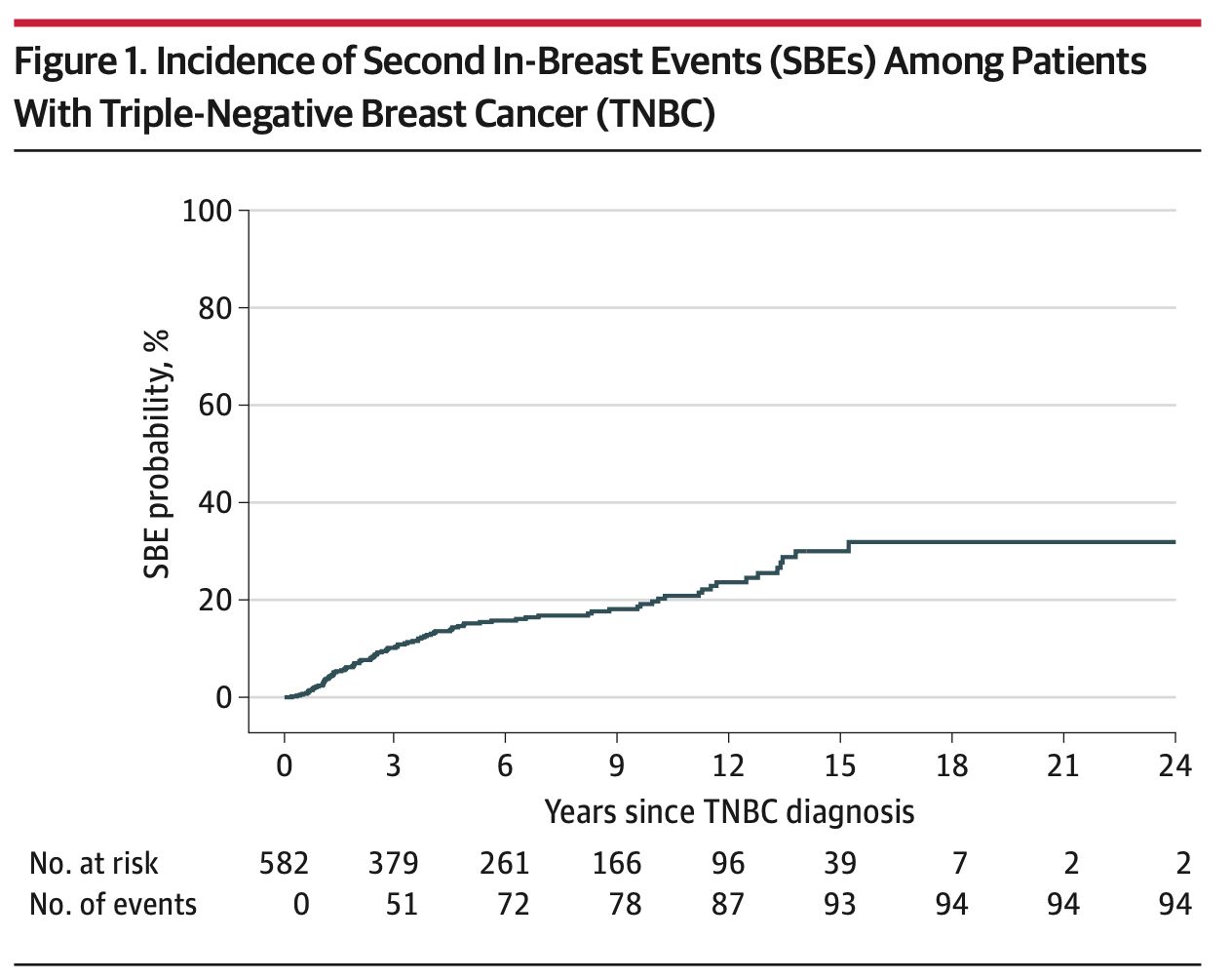
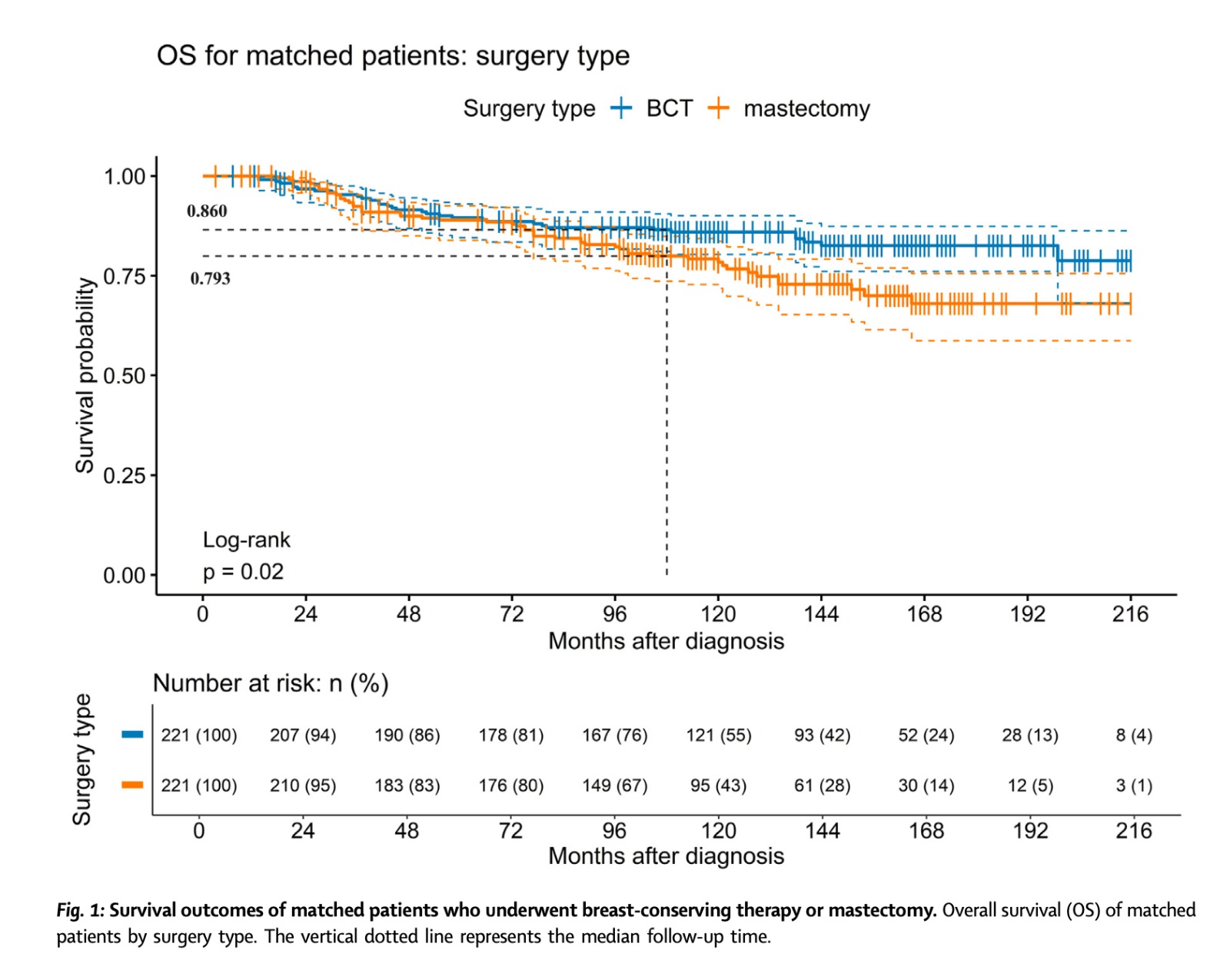
221 (35,4%) foram submetidas a TCM e 404 (64,6%) foram submetidas a mastectomia. Antes do pareamento, 260 (41,6%) tiveram resposta patológica completa e 365 (58,4%) tiveram doença residual. O tempo médio de seguimento foi de 9,6 anos.
A taxa de sobrevida global dos pacientes de TCM (86,0%; IC 95%: 81,3%–90,8%) foi significativamente maior do que a dos pacientes de mastectomia (79,3%; IC 95%: 72,8%–84,5%) (P = 0,02). Na análise multivariada, a mastectomia (razão de risco, 1,62; IC 95%: 1,05–2,51; P = 0,03) foi associada a uma pior sobrevida global. A idade no diagnóstico e o estágio da doença não foram significativamente associados à sobrevida global.
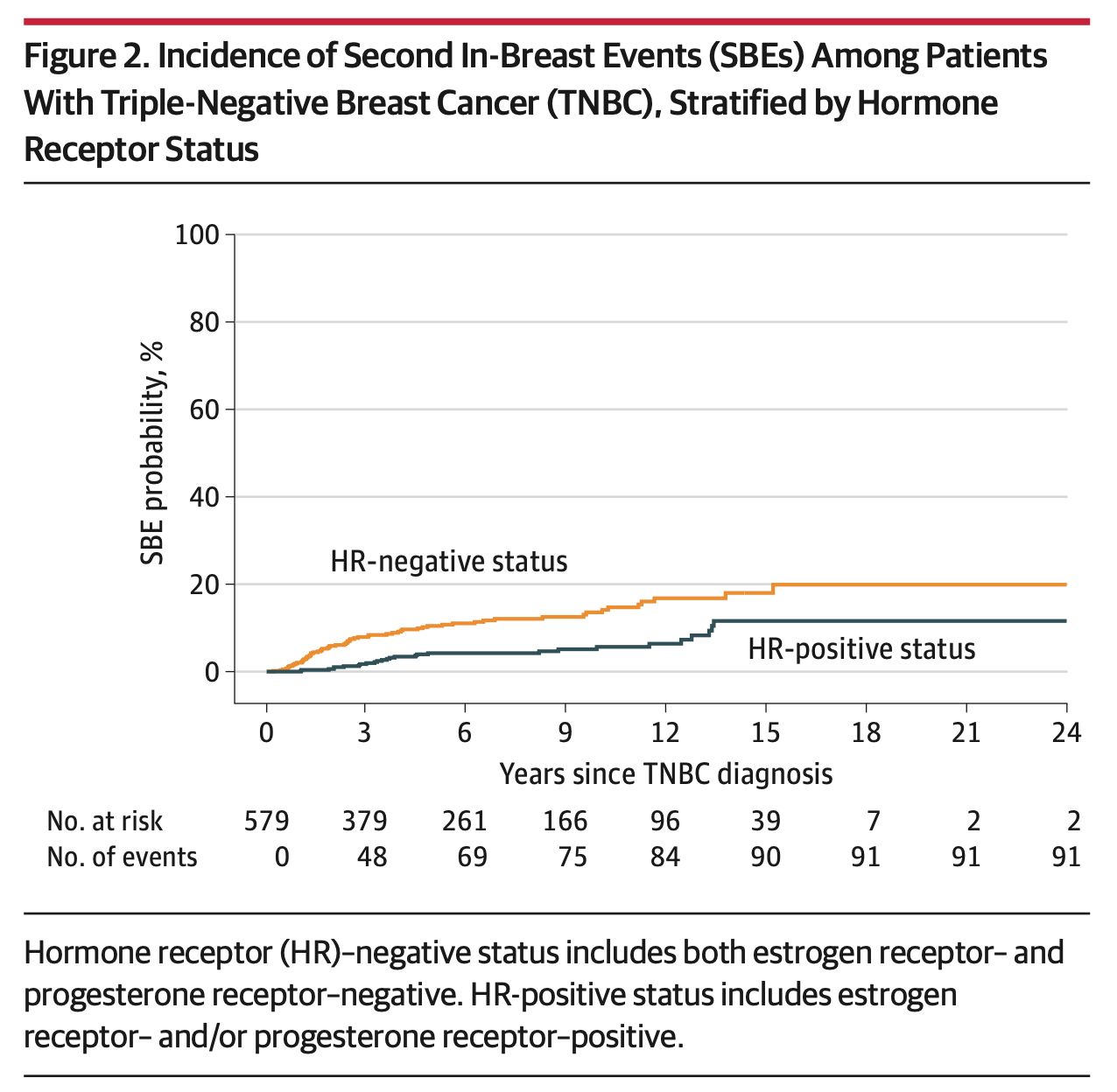
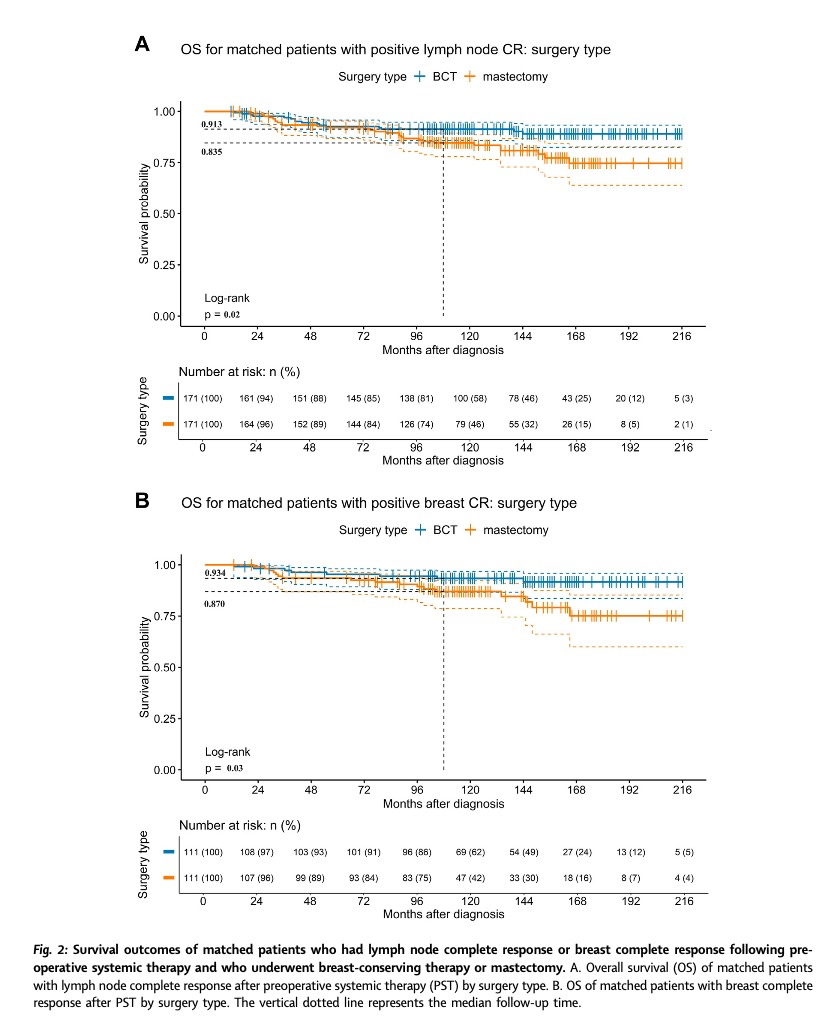
Tanto as pacientes que tiveram resposta completa linfonodal (RCL) quanto entre as que tiveram resposta completa mamária (RCM), aquelas que receberam TCM tiveram uma sobrevida global significativamente melhor do que aqueles que foram submetidos a mastectomia (P = 0,02 e 0,03, respectivamente). Para pacientes que tiveram RCL, a mastectomia foi um fator prognóstico negativo independente para a sobrevida global tanto antes do pareamento (razão de risco, 2,17; IC 95%: 1,22–3,86; P < 0,01) quanto após o pareamento (razão de risco, 2,12; IC 95%: 1,15–3,89; P = 0,02). Para pacientes que tiveram RCM, nem TCM nem mastectomia foram associadas à sobrevida global antes ou depois do pareamento.
Os autores encontraram no estudo que, quando a resposta à PST não foi levada em consideração, a TCM após a PST estava associada a uma melhor sobrevida global do que a mastectomia. Quando a resposta à PST foi levada em consideração, a TCM ofereceu um benefício significativo de sobrevida sobre a mastectomia para pacientes que tiveram uma resposta completa local (LCR) após a PST, mas não para aqueles que tiveram uma resposta completa axilar (BCR) após a PST. Embora os tamanhos das amostras nas análises de subgrupo foram pequenos, a falta de uma diferença estatisticamente significativa entre a TCM e a mastectomia dentro do subgrupo BCR não significa que não haja uma diferença verdadeira devido ao poder estatístico inadequado.
Conclui-se assim, que os dados sugerem que, para pacientes com câncer de mama HER2-positivo, a TCM após a PST está associada a uma melhor sobrevida global em comparação com a mastectomia. Essa melhoria também é observada em pacientes que apresentam uma resposta completa nos linfonodos axilares após a PST.